肥満外科手術の発展 プロローグ
Mervyn Deitel.MD
何万年もの間、地球上では十分な食料を得ることは容易でなく古代の人々は常に飢餓と戦いを強いられていました。そのため彼らは必要時に備えて効率的に体内にエネルギーを貯めることのできる倹約遺伝子を発展させそれを子孫へと伝えていきました。狩猟民族である我々の祖先はカロリーの多くをタンパク質から得ていましたが約7000年前、穀物の農耕がはじまるようになると頻繁に食事が摂れるようになり炭水化物の食事に占める割合が高くなっていきました。そのため膵臓から頻繁にインスリンが分泌されるようになりました。血清インスリン値が高値になると体の脂肪分解を抑制し脂肪合成を促進させるとともに、インスリン抵抗性の増加を引き起こしメタボリックシンドロームを招くようになってきました。この数世紀の間、特にこの50年間では産業の急速は発展により世の中は豊かになり、安価で手軽な高カロリーのファーストフッドが増え、自動車やコンピューターの時代となり座りっぱなしで運動不足も重なり肥満が増加し続けています。
重度肥満(病的肥満)は大きなコストのかかる健康上の重大な問題です。病的肥満(Mobid Obesity)は保存的治療(手術以外の治療)にはなかなか反応しません。Bariatric surgery(減量手術)は十分な体重減少を得る事が可能であり、そして著明なリバウンドをすることなく体重が維持できる唯一の手段です。何千人もの外科医たちがこの肥満症の治療に挑戦し減量手術の発展に貢献してきましたが、この限られたスペースではパイオニアの一部だけにしかハイライトを当てることしかできません。.
小腸バイパス
淘汰された歴史的手術
重症肥満に対する最初の手術に挙げられるのはHenriksonが1950年代に行ったもので数
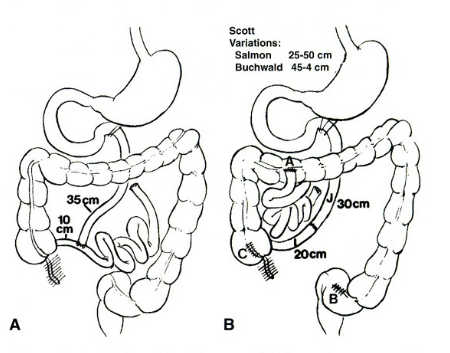 10センチの“短い腸”だけを残し大量の小腸を切除することでした。これは明らかに不可逆的なものでもとの状態に戻すことはできませんでした。この手術が発端となって他の外科医たちが(小腸を切除しない可逆的な)『小腸バイパス』を行うようになってきました。文献での最初の報告はミネアポリスのKremenらからのものでした。空腸回腸バイパス(jejunoileal(JI)bypass)はいろいろなバリエーションがありましが、この手術は1970年代には重度肥満に対して頻繁に行われるようになりました。(図.1A.B)しかし、JIバイパスは、食物や消化液の通らない盲端になった小腸内で細菌が異常に増殖することによるblind loop 症候群(盲端症候群)、腹部の膨満、移動性の関節痛、尿路結石、十分なタンパクが消費できない、肝疾患などといった重篤な副作用をもたらしました。また血液中の電解質のバランスが崩れたり頻回の下痢による肛門皮膚のびらんなどもみられました。あらゆる減量手術は生涯のサーベイランスを必要としますが、特にJIバイパスでは患者のフォローアップは重要となります。重度の副作用のためこの手術が現在行われることはほとんどありませんが、この手術を行ったことによって体重が減少し糖尿病や脂質代謝異常、心血管系疾患、睡眠時無呼吸、過体重による関節炎や不妊などの肥満に関連した病態が改善していったという事実は歴史的に重要です。
10センチの“短い腸”だけを残し大量の小腸を切除することでした。これは明らかに不可逆的なものでもとの状態に戻すことはできませんでした。この手術が発端となって他の外科医たちが(小腸を切除しない可逆的な)『小腸バイパス』を行うようになってきました。文献での最初の報告はミネアポリスのKremenらからのものでした。空腸回腸バイパス(jejunoileal(JI)bypass)はいろいろなバリエーションがありましが、この手術は1970年代には重度肥満に対して頻繁に行われるようになりました。(図.1A.B)しかし、JIバイパスは、食物や消化液の通らない盲端になった小腸内で細菌が異常に増殖することによるblind loop 症候群(盲端症候群)、腹部の膨満、移動性の関節痛、尿路結石、十分なタンパクが消費できない、肝疾患などといった重篤な副作用をもたらしました。また血液中の電解質のバランスが崩れたり頻回の下痢による肛門皮膚のびらんなどもみられました。あらゆる減量手術は生涯のサーベイランスを必要としますが、特にJIバイパスでは患者のフォローアップは重要となります。重度の副作用のためこの手術が現在行われることはほとんどありませんが、この手術を行ったことによって体重が減少し糖尿病や脂質代謝異常、心血管系疾患、睡眠時無呼吸、過体重による関節炎や不妊などの肥満に関連した病態が改善していったという事実は歴史的に重要です。

胃バイパス術 Gastric bypass
Gold standardまでの道のり
JIバイパスにみられたような副作用がない手術を求めて、1960年代半ばにMasonとItoは胃バイパス術を開発しました。これは空腸のループを胃上部で水平に作成した胃パウチにつ
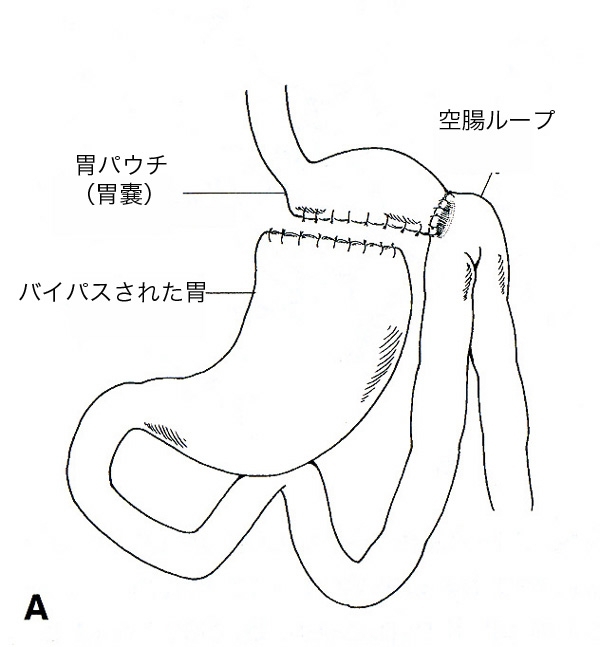 なぎ合わせるものでした。(図2A)Masonらの方法につづいてAldenは胃を切り離すかわりにステイプラーで胃の内腔を分離する方法を用いました。Stapleラインによる胃のパーティーションはしばしばブレイクダウン(壊れること)
なぎ合わせるものでした。(図2A)Masonらの方法につづいてAldenは胃を切り離すかわりにステイプラーで胃の内腔を分離する方法を用いました。Stapleラインによる胃のパーティーションはしばしばブレイクダウン(壊れること)
しましたが、減量手術の増加によってステイプリング機器の発達の時代が訪れるようになってきました。

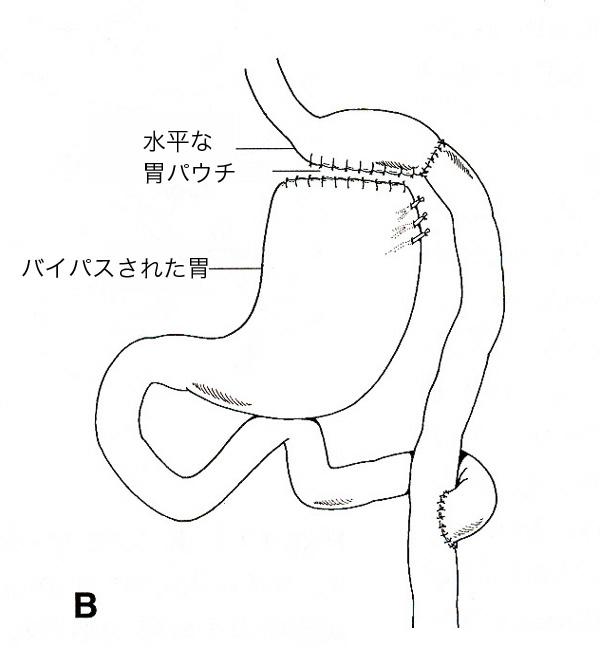
Masonの胃バイパスでは、小腸ループと胃の吻合部にしばしば強い緊張がかかりました。もしその部位に縫合不全が起こると、胃液、十二指腸液、胆汁・膵液などの消化液が漏出し、
BPD/DS Biliopancreatic divesion with Duodenal Switch
最も効果の高い手術
1970年代半ばにJIバイパス術でおこるblind loop syndromeの問題を解決するために、イタリア・ジェノア大学のScopinaro(スコピナーロ教授)はblind loopのないBPD(胆膵路変更術)を開発しました。この術式にではデンプンや脂肪の消化・吸収は遠位回腸のわずか5
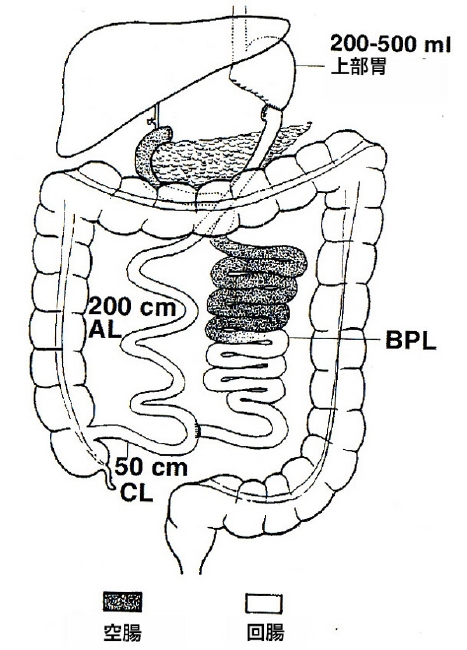 0cmの部位のみで行われます。BPDは他のどの減量手術よりも最も減量効果が高いばかりでなく長期に減量を維持することが可能で、肥満に関連した疾患の改善が最も良好であると報告されてきています。
0cmの部位のみで行われます。BPDは他のどの減量手術よりも最も減量効果が高いばかりでなく長期に減量を維持することが可能で、肥満に関連した疾患の改善が最も良好であると報告されてきています。

しかし、蛋白吸収障害、ビタミンとミネラルの問題はサプリメントを摂取したとしても必発であり、きちんとした長期のフォローアップが必要となります。
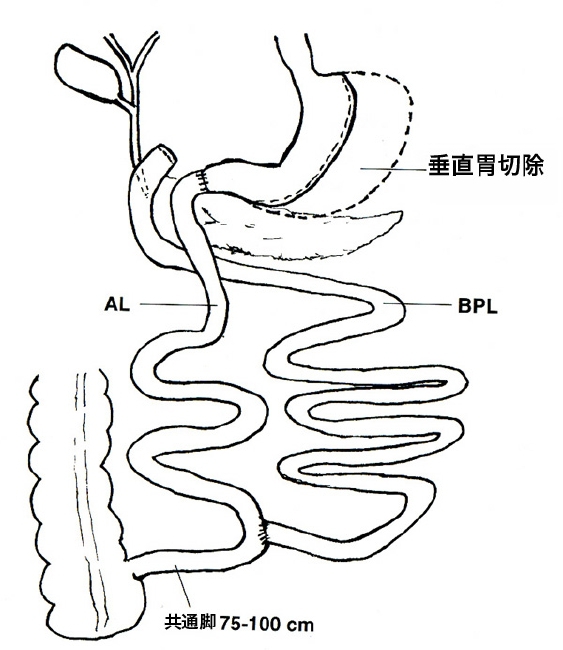
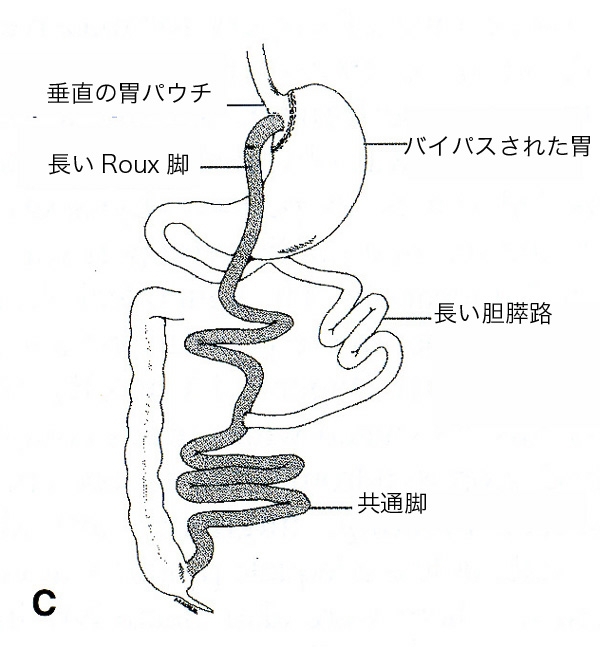
BPDはMarceauとHessによって十二指腸変更(DS:duodenal switch)への変更が加えられました。DSでは胃小弯に沿った垂直の胃管を作り、そして十二指腸球部を幽門から3cm遠位で離断します。次に離断した十二指腸にはバウヒン弁から250cm口側の回腸と吻合します(図4)。胆膵路はバウヒン弁の上流75cm から100cmの回腸に端側吻合します。DSでは幽門が温存されているのでダンピング症候群の発生を防ぐことができます。BPDとDSのどちらも胃を小さくして食べられる量を減らすこと、そして、小腸をつなぎ変えることによって栄養吸収障害をおこし体重減少が起こり、その効果は長期に維持されます。
DSの最初のパートである『腹腔鏡下袖状胃切除術laparoscopic sleeve gastrrectomy:LSG』は超超肥満などリスクの高い患者さんの初回の手術として広く行われていますが、もし1回目の術後に体重が再増加するようなことがあれば2段階目の手術としてLSGにDSやRYGBPが加えられることもあります.
垂直バンド胃形成術、腹腔鏡下胃バンド術
小腸に手術を加えない方法
BPD/DSやRYGBPなどの手術は効果的ではありましたが手術が複雑であり合併症もある程度起こるためより簡便なテクニックを求めて、Carey(図5A)とGomez(図5B)は食事の摂
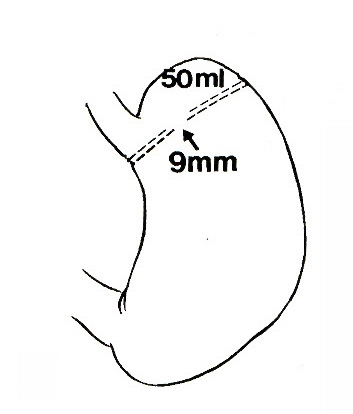 取量を制限する胃縮小術を1980年代に開発しました。しかし、上部の水平の胃パウチとその流出路は術後にしばしば大きくなってしまうことがありました。Gomezは胃パウチの流出路を補
取量を制限する胃縮小術を1980年代に開発しました。しかし、上部の水平の胃パウチとその流出路は術後にしばしば大きくなってしまうことがありました。Gomezは胃パウチの流出路を補
強しましたが、ときにその流出路の閉塞をきたしたり逆に大きくなりすぎたりすることがありました。

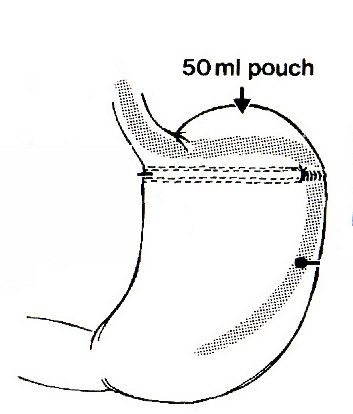
それから、Masonは1982年に垂直胃形成術(VBG:vertical banded gastroplasty)という新しい術式を報告しました。その手術は小弯側(拡張しにくい部位)に沿った垂直の胃パウチで、その流出路は術後に拡張してしまうことの無いように伸縮性のないバンドで締め付けていました。(図6)VBGはいろいろなバリエーションが加え
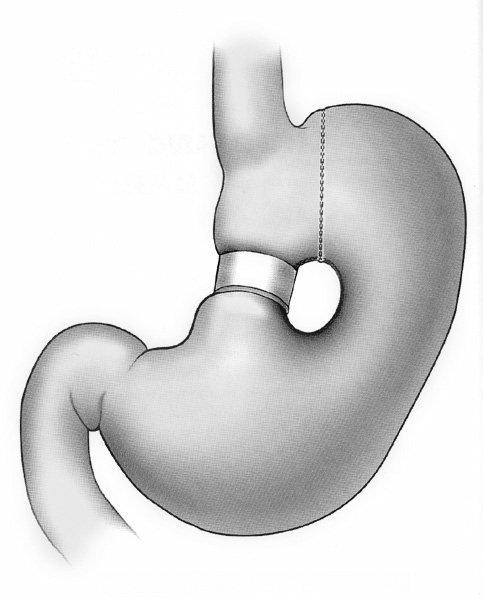
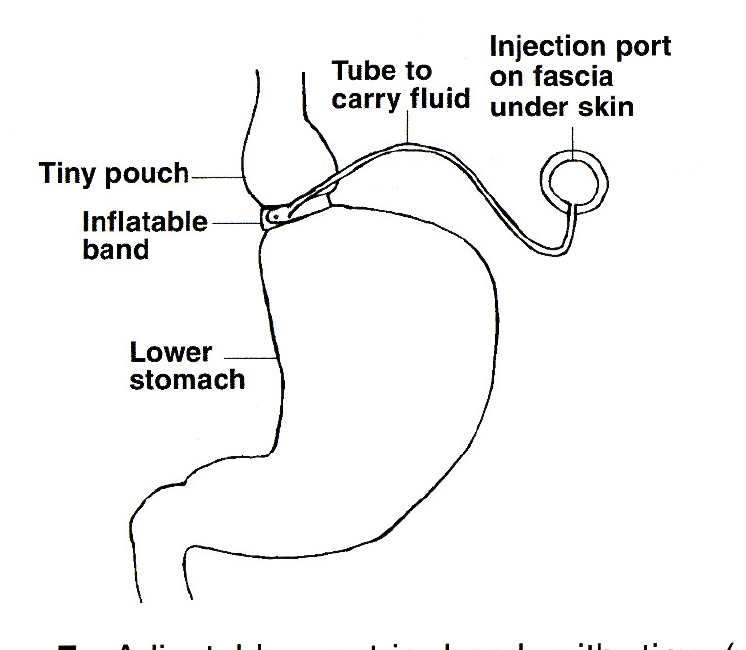
1980年代はじめヒューストンのMolinaは胃縮小術として胃バンディングを開発しました。この手術は胃の上部にバンドを巻き付ける
ページトップへ 次へ




